02-2025
ARTICLES OFFICIELS
Informations officielles provenant d'organisations nationales ou internationales
Société Française de Pédiatrie : Vitamine D chez les nourrissons : réévaluation de la pertinence de la prescription/administration de médicaments et compléments alimentaires à risque d’iatrogénie médicamenteuse
Les premiers résultats de l’étude seront publiés en 2025. Ils permettront de mieux comprendre les contextes qui peuvent être facteurs de protection du stress parental ou au contraire y contribuer, les interactions, et les pratiques parentales bénéfiques au développement de l’enfant. Ils permettront également d’appréhender les besoins en informations, l’usage et l’intérêt pour les services destinés aux parents de jeunes enfants. Retrouvez cet article ici : Des experts du Centre de Maladie Rare du Calcium et du Phosphore, de la Société Française de pédiatrie (SFP) , de la SFPC - Société Française de Pharmacie Clinique, du Conseil National de l'Ordre de Sage-Femmes et du Collège National des Sage-femmes alertent sur les risques liés à la vitamine D chez les nourrissons. Les points d’attention de ce dernier communiqué sont :
- les cas graves d'intoxications par hypercalcémies sévères suite à des compléments alimentaires à forte dose de vitamine D,
- les conseils inadaptés de certains professionnels de santé sur la prise de compléments alimentaires au détriment de l'usage de la Vitamine D médicamenteuse,
- la réticence de certains professionnels de santé à prescrire des médicaments à base de Vitamine D du fait de la présence de certains excipients, alors que la littérature actuelle ne permet pas d'établir un lien entre la présence de certains excipients et la survenue de pathologies,
- les recommandations actuelles insistent sur l'importance des formes médicamenteuses devant faire l'objet d'une prescription médicale pour réduire les risques de surdosages.
Pour en savoir plus, téléchargez ce communiqué officiel en PDF :

ELEMENTS DE CONTEXTE
Actualité politique et institutionnelle en lien avec l'activité pédiatrique
Commission Diabète et Endocrinologie du Lancet Group : Consensus pour une Redéfinition et critères diagnostiques de l'obésité dite « clinique », et de l’obésité dite « préclinique »
Les mesures actuelles de l’obésité fondées sur l’IMC peuvent à la fois sous-estimer et surestimer l’adiposité et fournir des informations inadéquates sur la santé au niveau individuel, ce qui compromet les approches médicales rationnelles des soins et des politiques de santé. Cette commission a cherché à définir l’obésité clinique comme un état de maladie qui, à l’instar de la notion de maladie chronique dans d’autres spécialités médicales, résulte directement de l’effet d’un excès d’adiposité sur la fonction des organes et des tissus. L’objectif spécifique de la commission était d’établir des critères objectifs pour le diagnostic de la maladie, facilitant la prise de décision clinique et la priorisation des interventions thérapeutiques et des stratégies de santé publique. À cette fin, un groupe de 58 experts, représentant plusieurs spécialités médicales et pays, ont discuté des preuves disponibles et participé à un processus d’élaboration d’un consensus. Parmi ces commissaires se trouvaient des personnes ayant vécu l’expérience de l’obésité afin de garantir la prise en compte des points de vue des patients. La commission définit l’obésité comme un état caractérisé par un excès d’adiposité, avec ou sans distribution ou fonction anormale du tissu adipeux, et dont les causes sont multifactorielles et encore incomplètement comprises.
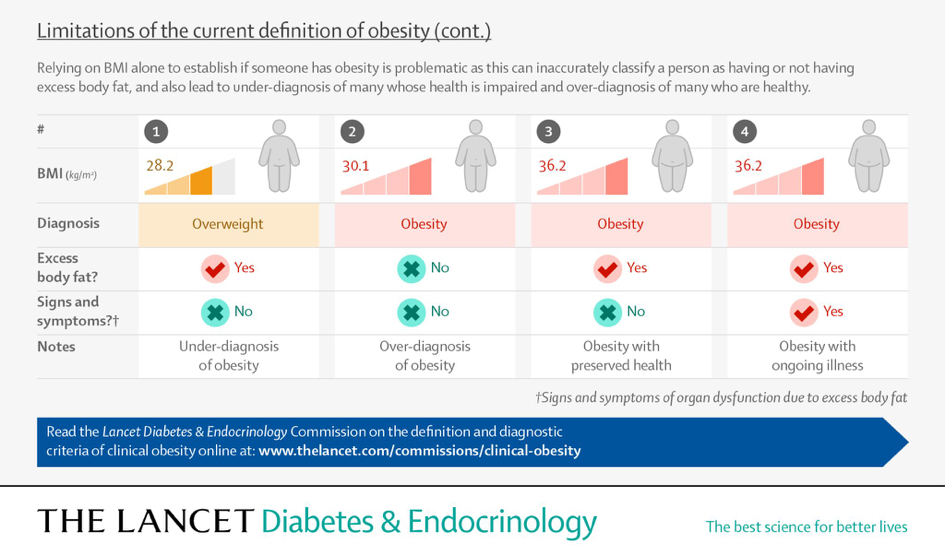
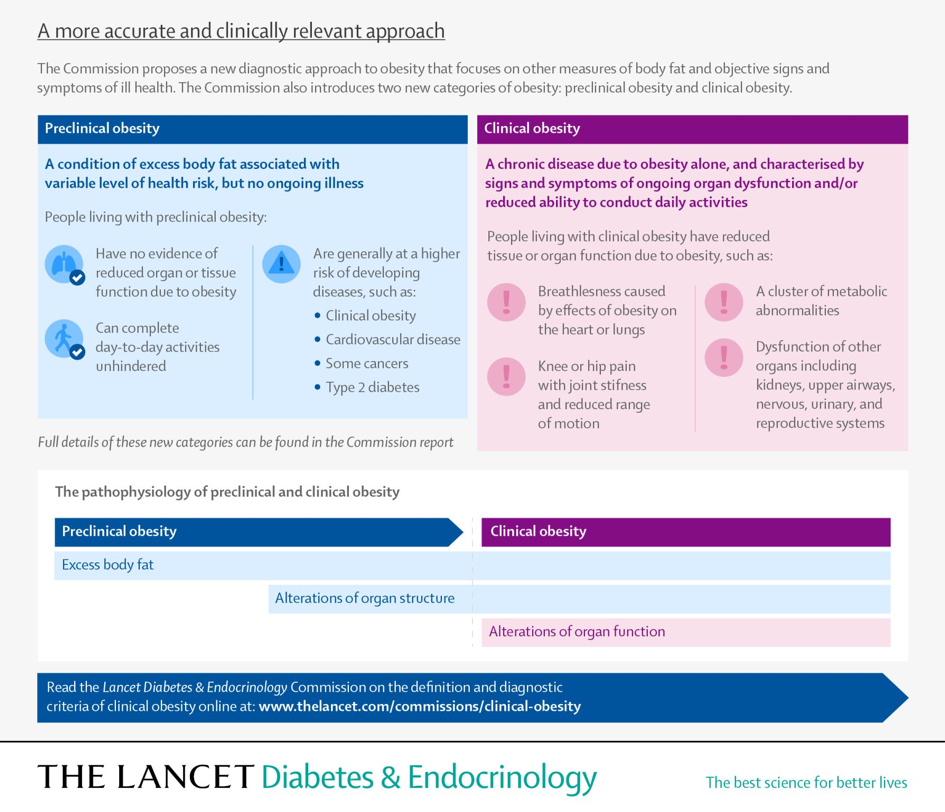
« Nous définissons l'obésité clinique comme une maladie chronique et systémique caractérisée par des altérations de la fonction des tissus, des organes, de l'individu dans son ensemble ou d'une combinaison de ces éléments, en raison d'une adiposité excessive. L'obésité clinique peut entraîner de graves lésions des organes cibles, entraînant des complications altérant la vie et potentiellement mortelles (par exemple, crise cardiaque, accident vasculaire cérébral et insuffisance rénale). »
« Nous définissons l'obésité préclinique comme un état d'adiposité excessive avec préservation de la fonction d'autres tissus et organes et un risque variable, mais généralement accru, de développer une obésité clinique et plusieurs autres maladies non transmissibles (par exemple, diabète de type 2, maladies cardiovasculaires, certains types de cancer et troubles mentaux). Bien que le risque de mortalité et de maladies associées à l'obésité puisse augmenter de manière continue à mesure que les niveaux de masse grasse augmentent, nous faisons une distinction entre l'obésité préclinique et clinique (c'est-à-dire la santé par rapport à la maladie) à des fins cliniques et politiques. »
« Nous recommandons que l'IMC ne soit utilisé que comme mesure de substitution du risque pour la santé au niveau de la population, pour des études épidémiologiques ou à des fins de dépistage, plutôt que comme mesure individuelle de la santé. L'excès d'adiposité doit être confirmé soit par une mesure directe de la masse grasse, si disponible, soit par au moins un critère anthropométrique (par exemple, le tour de taille, le rapport taille-hanches ou le rapport tour de taille-taille) en plus de l'IMC, en utilisant des méthodes validées et des points limites adaptés à l'âge, au sexe et à l'origine ethnique. Chez les personnes ayant un IMC très élevé (c'est-à-dire > 40 kg/m 2), cependant, on peut supposer de manière pragmatique qu'il existe un excès d'adiposité et aucune confirmation supplémentaire n'est requise. »
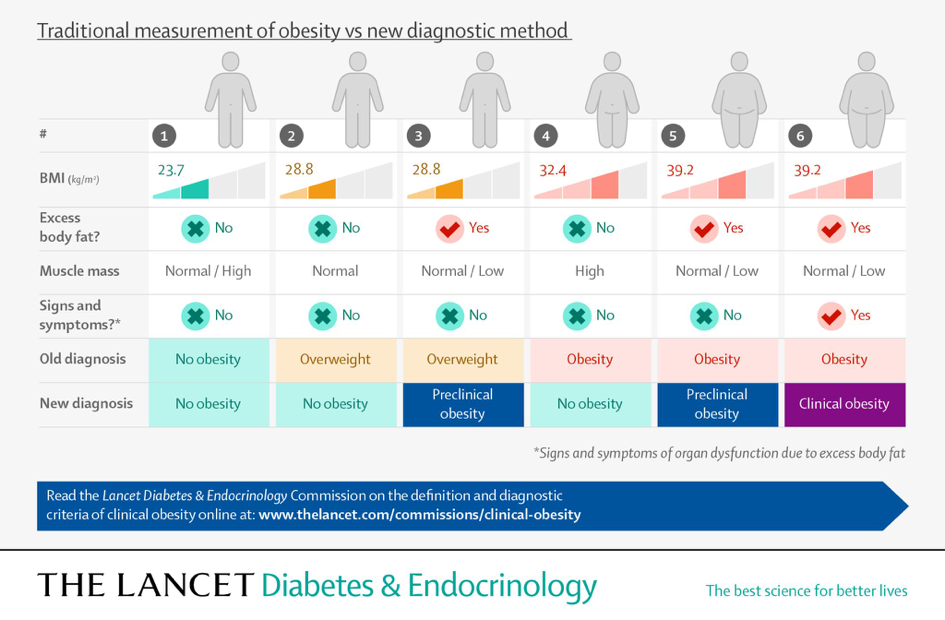
« Nous recommandons également que les personnes ayant un statut d'obésité confirmé (c'est-à-dire un excès d'adiposité avec ou sans fonction anormale d'organe ou de tissu) soient évaluées pour une obésité clinique. Le diagnostic d'obésité clinique nécessite l'un ou les deux critères principaux suivants : preuve d'une fonction réduite d'organe ou de tissu due à l'obésité (c'est-à-dire des signes, des symptômes ou des tests diagnostiques montrant des anomalies dans la fonction d'un ou plusieurs tissus ou systèmes d'organes) ; ou des limitations substantielles, ajustées en fonction de l'âge, des activités quotidiennes reflétant l'effet spécifique de l'obésité sur la mobilité, d'autres activités de base de la vie quotidienne (par exemple, se baigner, s'habiller, aller aux toilettes, continence et manger), ou les deux. Les personnes atteintes d'obésité clinique doivent recevoir un traitement opportun et fondé sur des données probantes, dans le but d'induire une amélioration (ou une rémission, lorsque cela est possible) des manifestations cliniques de l'obésité et de prévenir la progression vers des lésions des organes cibles. Les personnes atteintes d’obésité préclinique doivent bénéficier de conseils de santé fondés sur des données probantes, d’un suivi de leur état de santé au fil du temps et, le cas échéant, d’une intervention appropriée pour réduire le risque de développer une obésité clinique et d’autres maladies liées à l’obésité, en fonction du niveau de risque individuel pour la santé. »
« Les décideurs politiques et les autorités sanitaires doivent garantir un accès adéquat et équitable aux traitements fondés sur des données probantes disponibles pour les personnes atteintes d’obésité clinique, comme il convient pour les personnes atteintes d’une maladie chronique et potentiellement mortelle. Les stratégies de santé publique visant à réduire l’incidence et la prévalence de l’obésité au niveau de la population doivent être fondées sur des données scientifiques actuelles, plutôt que sur des hypothèses non prouvées qui imputent la responsabilité individuelle au développement de l’obésité. Les préjugés et la stigmatisation liés au poids constituent des obstacles majeurs aux efforts visant à prévenir et à traiter efficacement l’obésité ; les professionnels de la santé et les décideurs politiques doivent recevoir une formation appropriée pour aborder cette importante question de l’obésité. »
Toutes les recommandations présentées dans cette Commission (reprenant aussi les critères de diagnostic d’obésité clinique pour l’enfant et l’adolescent) ont été approuvées avec le plus haut niveau de consensus parmi les commissaires (degré d’accord de 90 à 100 %) et ont été approuvées par 76 organisations du monde entier, y compris des sociétés scientifiques et des groupes de défense des patients.
ARTICLES CONSEILLES
Informations, articles scientifiques, études concernant l'activité pédiatrique
Produits chimiques manufacturés et santé des enfants : la nécessité d'une nouvelle loi
Les maladies non transmissibles (MNT) sont aujourd’hui les principales causes de maladie et de décès chez les enfants. Leur incidence et leur prévalence sont en hausse. De nouvelles recherches établissent un lien entre de nombreuses MNT chez les enfants et des produits chimiques de synthèse fabriqués. Au cours du dernier demi-siècle, les taux de maladies non transmissibles chez les enfants ont fortement augmenté. L’incidence des cancers infantiles a augmenté de 35 %. La fréquence des malformations congénitales des organes reproducteurs masculins a doublé. Les troubles du développement neurologique touchent désormais 1 enfant sur 6 et les troubles du spectre autistique sont diagnostiqués chez 1 enfant sur 36. La prévalence de l’asthme pédiatrique a triplé. La prévalence de l’obésité pédiatrique a presque quadruplé et a entraîné une forte augmentation du diabète de type 2 chez les enfants et les adolescents. Chez les adultes, en revanche, la maladie, l’invalidité et la mortalité dues aux maladies cardiovasculaires, aux accidents vasculaires cérébraux et à de nombreux cancers ont diminué. Cet article est issu du Consortium du NEJM pour la santé environnementale des enfants, il tire la sonnette d'alarme sur la dégradation actuelle de la santé pédiatrique, et aborde plusieurs points importants :
• Croissance de la recherche en pédiatrie environnementale
• Loi chimique en échec
• Une prescription pour le changement
• Politiques nationales sur les produits chimiques
• Traité mondial sur les produits chimiques
• Rapport sur l'empreinte chimique
• La réinvention de l’industrie chimique
Nourrissons ayant une prise de poids excessive pendant l'allaitement exclusif : Suivi à 36 mois
Une prise de poids rapide à l'enfance est associée à un risque accru d'adiposité ultérieure. Très rarement, les nourrissons allaités exclusivement connaissent une prise de poids « excessive » pendant la période d'allaitement exclusif lorsque le lait maternel est la seule source de nutrition. Cette étude s’est donc penchée sur la croissance et la composition corporelle à 36 mois chez ces nourrissons présentant une prise de poids jugée « excessive » durant leur allaitement maternel exclusif.

Diversité de l'alimentation complémentaire et risque précoce d'allergie alimentaire
La diversité de l'alimentation (DD) dans l'enfance peut être protectrice contre les allergies alimentaires précoces (FA), mais il existe peu de connaissances sur la façon dont le DD incorporant la fréquence de consommation influence le risque de FA. Trois mesures de DD ont été étudiées chez 2060 nourrissons à l'âge de 6 et/ou 9 mois dans le cadre de l'étude NorthPop Birth Cohort Study : un score DD pondéré basé sur la fréquence d'apport, le nombre d'aliments introduits et le nombre d'aliments allergènes introduits.
Régime méditerranéen et santé mentale chez les enfants et les adolescents : une revue systématique
L'enfance et l'adolescence sont des périodes d'importance cruciale dans le développement de la santé mentale et la prévention de ses troubles. Le régime méditerranéen a été associé à de multiples résultats positifs pour la santé, y compris dans la prévention des troubles de santé mentale et la diminution de symptômes psychiatriques. Cette revue systématique de la littérature a été menée sur des recherches originales qui ont exploré la relation entre les symptômes ou les troubles psychiatriques et l'adhésion à un régime méditerranéen. La recherche documentaire a été menée sur PubMed, Scopus, Web of Science, MEDES, Dialnet et Latindex. Au total, 13 études (6 transversales, 4 cas-témoins, 2 essais cliniques randomisés et 1 cohorte longitudinale) sur 450 répondaient aux critères d'inclusion. Un total de 3058 enfants ou adolescents ayant de 8,6 à 16,2 ans ont été inclus. Parmi les études examinées, 5 (71,42 %) de celles qui ont examiné le trouble déficitaire de l'attention/hyperactivité, 4 (80 %) examinant la dépression et 2 (50 %) évaluant l'anxiété ont trouvé une association protectrice significative. Sept articles (53,84 %) se sont avérés être de haute qualité et 6 (46,15 %) de qualité modérée.

Mucovicidose - "C'est comme si vous nourrissiez votre enfant deux fois" : Obstacles et facilitateurs à l’allaitement
Les directives de la Fondation de la fibrose kystique (autre nom de la mucovicidose) recommandent le lait humain (HM) comme source idéale de nutrition pour les nourrissons atteints de mucoviscidose (cwCF). Malgré les avantages pulmonaires et nutritionnels connus, peu de « nourrissons cwCF » reçoivent du lait humain par rapport à la population générale. Les choix nutritionnels précoces sont sensibles aux préférences, mais peu de choses sont connues sur les facteurs qui entravent ou soutiennent l’allaitement auprès de parents de nourrissons cwCF.

Maladie rare - Cholestase intrahépatique familiale progressive de type 2 chez un nourrisson : défis diagnostiques et prise en charge multidisciplinaire
La cholestase intrahépatique familiale progressive de type 2 (PFIC2) est une maladie génétique rare caractérisée par une cholestase intrahépatique sévère, qui se manifeste souvent dans l'enfance avec un dysfonctionnement hépatique progressif. Nous présentons le cas d'un nourrisson de 3 mois ayant des antécédents d'un mois de jaunisse, de vomissements et de selles sanglantes, présentant un ensemble unique de défis diagnostiques. Les résultats cliniques et de laboratoire initiaux ont indiqué un dysfonctionnement hépatique important, ce qui a incité une imagerie et une analyse génétique supplémentaires. Une échographie abdominale a révélé une hépatomégalie avec une texture hépatique grossière, tandis qu'un scanner à l'acide iminodiacétique hépatobiliaire (HIDA) a exclu l'atrésie biliaire. En fin de compte, les tests génétiques ont confirmé une mutation dans le gène ABCB11, diagnostic de PFIC2. La gestion comprenait une nutrition parentérale totale pour soutenir la croissance, l'acide ursodésoxycholique pour améliorer le flux biliaire et la rifampicine pour soulager le prurit. En raison de la gravité de la maladie, une greffe de foie est prévue comme traitement définitif après stabilisation par des soins de soutien. Ce cas souligne l'importance d'un indice de suspicion élevé, de tests génétiques opportuns et d'une approche multidisciplinaire dans la gestion de PFIC2 pour optimiser les résultats des patients.
Bonne lecture de veille scientifique à toutes et tous !
L'équipe du CEDE

VEILLE SCIENTIFIQUE 2025-02