12-2025
En cette fin d’année 2025, nous souhaitions tout d’abord vous remercier vous, tous nos membres, pour votre fidélité et l’intérêt portés à la santé périnatale et pédiatrique via le CEDE.
Nous espérons vous rencontrer nombreux et nombreuses à notre prochaine Journée d’Etude sur le thème de « L’obésité, l’allergie, le diabète… Les défis nutritionnels en pédiatrie » qui aura lieu pour rappel, le 27 mars 2026 au Centre Hospitalier du Luxembourg.
Nous souhaitions aussi remercier nos équipes pour le travail associatif de grande qualité effectué cette année encore ! Nous ne sommes d’ailleurs pas peu fières de voir les travaux du CEDE relayés ses dernières semaines par divers médias :
Vidéo Youtube sur la chaîne Sciences & Avenie "Céréales : quand le marketing cible les enfants"
Documentaire sur la chaîne télévisée RTS (Suisse) "Les goûters d’enfants à la loupe"
Passez de bonnes fêtes de fin d’année et longue vie au CEDE !

ARTICLES OFFICIELS
Informations officielles provenant d'organisations nationales ou internationales
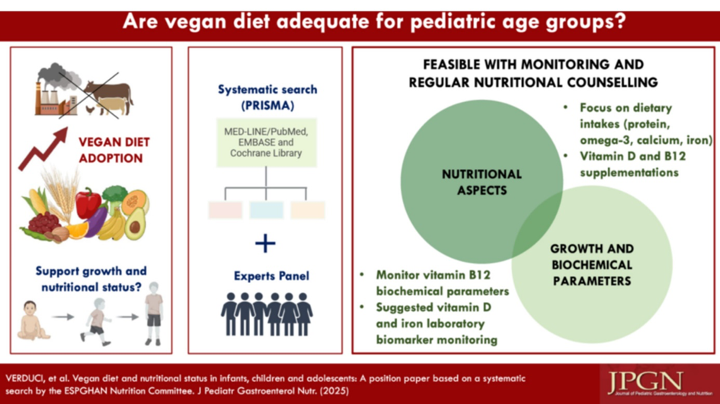
ESPGHAN – Régime végétalien et état nutritionnel chez les nourrissons, les enfants et les adolescents : Position Paper basé sur une recherche systématique du Comité de nutrition.
Les régimes végétaliens et autres régimes à base de plantes sont de plus en plus populaires chez les enfants. Cependant, les données probantes actuelles dans la littérature médicale ne permettent pas de déterminer si un régime végétalien est adapté aux enfants, car les prises de position des sociétés savantes se fondent sur des revues narratives et des avis d'experts. Des recommandations actualisées, fondées sur des données probantes, sont nécessaires pour guider la pratique clinique. Ce document de position présente les résultats d'une revue de la littérature réalisée selon une stratégie de recherche systématique, conformément aux recommandations PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses). Nous avons analysé les données actuelles sur l'effet d'un régime végétalien, comparé à un régime omnivore, sur la croissance, l'adéquation nutritionnelle et les biomarqueurs biologiques chez les nourrissons, les enfants et les adolescents. Les études observationnelles, les études de cohorte et les essais cliniques publiés au cours des 15 dernières années dans MEDLINE/PubMed, EMBASE et la Bibliothèque Cochrane ont été recensés. Notre document de position vise à actualiser les données probantes concernant l'adéquation d'un régime végétalien chez les nourrissons, les enfants et les adolescents et à formuler des recommandations fondées sur des données probantes.
Ce « Position Paper » reprend :
• L’actualité des données probantes sur le sujet
• Une mise à jour des recommandations pour la pratique clinique courante concernant notamment la croissance, les adéquations nutritionnelles, ainsi que les biomarqueurs à surveiller,
• Des perspectives pour les recherches futures.
Retrouvez ce Position Paper ici :
Pour en savoir plus
ELEMENTS DE CONTEXTE
Actualité politique et institutionnelle en lien avec l'activité pédiatrique
France - INSERM : Les inégalités économiques pourraient contribuer à la hausse récente de la mortalité néonatale en France
Alors que la mortalité néonatale augmente en France, une nouvelle étude de l’Inserm, de l’Université Paris Cité, de l’Inrae, de l’Université Paris Nord, et de l’APHP, publiée le 16 septembre dans la revue BMJ Medicine montre qu’elle pourrait être liée aux inégalités socio-économiques. Les chercheurs ont élaboré un indice de désavantage social adapté à la période périnatale et observé que le risque de décès d’un nouveau-né est plus élevé pour les mères qui résident dans les communes défavorisées. Ces résultats soulignent l’importance de réaliser des audits de l’offre de soin en périnatalité dans chaque territoire, selon les chercheurs. Une étude de 2022 avait déjà révélé une hausse significative de la mortalité infantile (décès avant un an) en France depuis 2012. Cette étude avait identifié la mortalité néonatale (décès entre la naissance et le 28ème jour du bébé) comme principale composante de l’augmentation de la mortalité infantile, mais elle ne permettait pas de savoir quels étaient les territoires et les populations les plus touchés.
Pour y voir plus clair, une équipe scientifique a mis au point un indice de désavantage social adapté à la période périnatale pour chaque commune de France hexagonale, résultant de l’analyse de différents facteurs associés à l’état de santé des nouveau-nés dans de précédentes études : le taux de chômage, le pourcentage de personnes immigrées dans le secteur, de locataires, de familles monoparentales, et le revenu médian par ménage. Les scientifiques ont ensuite croisé cet indicateur avec le taux de mortalité néonatale sur deux périodes : entre 2001 et 2008 puis entre 2015 et 2020, en utilisant le Système national de données de santé (SNDS). Les résultats mettent en lumière d’importantes inégalités face à la mortalité néonatale…
Pour en savoir davantage, consultez ci-dessous l’article de presse de l’INSERM :

ARTICLES CONSEILLES
Informations, articles scientifiques, études concernant l'activité pédiatrique
Indice de masse corporelle en début de vie et risque de maladies inflammatoires chroniques de l'intestin : une étude de cohorte de naissance scandinave
Le surpoids et l'obésité infantiles constituent des problèmes de santé mondiaux émergents, potentiellement préoccupants pour le système immunitaire. L’objectif de cette étude était d'étudier l'indice de masse corporelle (IMC) infantile comme facteur de risque de maladies inflammatoires chroniques de l'intestin (MICI) ultérieures. Les études ABIS (Suède) et MoBa (Norvège) sont des cohortes populationnelles qui ont suivi les participants de manière prospective depuis leur naissance (1997-2009) jusqu'en 2023. Au total, parmi 54 890 enfants avec 803 444 années-personnes de suivi, les chercheurs ont identifié 246 événements de MICI. Les enfants de huit ans en situation d'obésité, avaient un risque 5 fois plus élevé de colite ulcéreuse, mais pas de risque significativement accru de maladie de Crohn et de MICI en général. Les enfants en surpoids ou en situation d'obésité à l'âge de 3 ans ne présentaient pas de risque accru de MICI par rapport aux enfants de poids normal. Les trajectoires d'IMC en début de vie n'étaient pas systématiquement associées aux MICI. D’après cette cohorte de naissance scandinave, les enfants de 7 à 8 ans en situation d'obésité présenteraient un risque accru de développer une rectocolite hémorragique plus tard dans leur vie. Compte tenu de la prévalence croissante de l'obésité infantile, cette observation devrait être corroborée et les mécanismes physiopathologiques possibles de cette association, clarifiés.
Pour en savoir plus suivez ce lien :

Utilisation de la supplémentation en choline chez les nouveau-nés prématurés : une revue systématique
Identifier les voies et les doses de supplémentation en choline nécessaires pour répondre aux besoins métaboliques des nourrissons prématurés. La sélection finale des études a permis de retenir huit articles originaux, dont la qualité méthodologique a ensuite été évaluée. La posologie recommandée de choline par voie parentérale demeure incertaine. Cependant, des études ont démontré une diminution du taux de choline sérique inversement proportionnelle à la quantité administrée par voie parentérale, notamment chez les prématurés présentant une progression lente vers la nutrition entérale. Une dose de 40 à 50 mg/kg/jour de choline entérale semble suffisante pour maintenir des concentrations plasmatiques comparables à celles observées dans le cordon ombilical des prématurés.
Retrouvez cette revue systématique ici :

Différences du comportement alimentaire et apports nutritionnels entre les enfants autistes et les enfants au développement neurotypique : une méta-analyse de 2019 qui refait parler d’elle ces dernières semaines dans la presse médicale
Les enfants autistes présentent une sélectivité alimentaire plus élevée, ce qui limite la consommation de certains aliments et peut entraîner des carences nutritionnelles. Cette méta-analyse vise à déterminer les différences globales d'apport nutritionnel et de consommation alimentaire entre les enfants autistes et les enfants témoins (avec un développement neurotypique), ainsi qu'à déterminer dans quelle mesure l'apport nutritionnel et la consommation alimentaire des enfants autistes sont conformes aux recommandations nutritionnelles.
Les enfants autistes consomment :
- moins de protéines (différence moyenne standardisée = −0,27, intervalle de confiance à 95 % (−0,45, −0,08)),
- moins de calcium (−0,56 (−0,95, −0,16)),
- moins de phosphore (−0,23 (−0,41, −0,04)),
- moins de sélénium (−0,29 (−0,44, −0,13)),
- moins de vitamine D (−0,34 (−0,57, −0,11)),
- moins de thiamine (−0,17 (−0,29, −0,05)),
- moins de riboflavine (−0,25 (−0,45, −0,05))
- et moins de vitamine B12 (−0,52) (−0,95, −0,09))
- plus d'acides gras polyinsaturés (0,27 (0,11, 0,44))
- et plus de vitamine E (0,28 (0,03, 0,54)) que les témoins.
Les enfants autistes consomment également moins d'oméga-3 (−0,83 (−1,53, −0,16)) et plus de fruits (0,35 (0,12, 0,59)) et de légumes (0,35 (0,09, 0,61)) que les enfants témoins; cependant, ces résultats doivent être considérés avec prudence en raison du faible nombre d'études incluses dans l'analyse et de la forte hétérogénéité. Les résultats suggèrent également un apport plus faible en calcium, vitamine D et produits laitiers et un apport plus élevé en fruits, légumes, protéines, phosphore, sélénium, thiamine, riboflavine et vitamine B12 que ce qui est recommandé." Pour en savoir plus vous pouvez suivre ce lien :
LU POUR VOUS
Données d'intérêt mais non validées par un comité de lecture
Pour une éducation alimentaire optimale de la conception à l’âge primaire
« Bien que se nourrir soit un acte inné, le développement de notre comportement alimentaire résulte de nombreux apprentissages au cours de la petite enfance. Les enfants ont besoin d’être guidés, en fonction de leur stade développemental, à travers des expériences sensorielles, le respect de leur appétit et la construction de représentations alimentaires saines. »
Éloïse REMY-CASTAGNA Docteur en sciences du comportement alimentaire de l’enfant, décrit dans cet article paru dans la revue « Pratiques en Nutrition » (n°82, avril-juin 2025) pour chaque tranche d’âge suivantes :
• de la naissance à la diversification alimentaire,
• de la diversification alimentaire à 12 mois,
• de 12 à 36 mois,
• et au-delà de 36 mois,
l’évolution du développement physiologique et psychologique précoce afin de faciliter l' accompagnement optimal des bébés et de leur environnement familial.
On en retiendra entre autres que "En décidant de l’offre alimentaire proposée, du discours qui l’accompagne, de l’ambiance et de l’environnement de consommation, les parents participent à la construction de la mémoire alimentaire de l’enfant qui sous-tend son comportement ultérieur en la matière. Préconiser des pratiques basées sur le respect de ses stades de développement permet d’initier le plaisir de manger des aliments nutritionnellement favorables à la santé."
Pour consulter l’intégralité de cet article (réservé aux abonnés) suivez ce lien :
Groupe d’éducation thérapeutique pour les parents d’enfant avec un ARFID
Dans cet article aussi paru dans la revue « Pratiques en Nutrition » (n°82, avril-juin 2025), l’équipe du service de psychiatrie de l’enfant et de l’adolescent, unité TCA restrictifs de l’enfant, hôpital Robert-Debré, revient sur l’ARFID, un trouble du comportement alimentaire encore trop peu connu de la population comme des professionnels de santé.
« La rigidité, la sélectivité et/ou la restriction alimentaire sont des caractéristiques typiques des enfants avec un Avoidant/Restrictive Food Intake Disorder (ARFID). Pour accompagner les familles, une prise en soins en équipe pluridisciplinaire est nécessaire, mais parfois difficile à mettre en place en ambulatoire, par manque de professionnels formés. Des interventions éducatives en groupe, à destination des parents, se développent afin de transmettre aux familles les outils pour accompagner leurs enfants au domicile. Ces stratégies ont pour objectif d’augmenter la flexibilité de l’enfant et de favoriser de meilleurs apports nutritionnels. Les parents sont engagés dans le groupe, et le partage d’expériences entre eux est la clé de la réussite. »
Pour consulter l’intégralité de cet article, réservé lui aussi aux abonnés, vous pouvez suivre ce lien :

VU POUR VOUS
Données d'intérêt mais non validées par un comité de lecture
Suisse - Restauration collective - promotion de la santé et de la durabilité : Des recettes saines et durables pour les structures d’accueil parascolaire
10.11.2025 : À l’occasion d’un concours, RADIX, la Fondation suisse pour la santé, a collecté des recettes saines et durables destinées aux structures d’accueil parascolaire. Elle en a ensuite publié une sélection sous forme de recueil. Au menu par exemple : riz asiatique au tofu et escalope végétarienne aux légumes. Ce recueil a pour but de soutenir les structures d’accueil en leur permettant de proposer une alimentation équilibrée aux enfants. Et les parents peuvent eux aussi s’en inspirer. RADIX est chargée par l’OSAV de veiller à ce que les standards de qualité suisses pour la restauration collective soient appliqués.
Pour en savoir plus
Bonne lecture de veille scientifique à toutes et tous !
L'équipe du CEDE


VEILLE SCIENTIFIQUE 2025-12